患者さまの権利を守り、人に優しい良質な医療を提供します。
医療を通じて上越地域の発展に貢献します。
上越総合病院の理念を基盤として、「医師としての人格」を涵養し、将来専門とする分野にかかわらず、医学及び医療の果たすべき社会的役割を認識しつつ、一般的な診療において頻繁に遭遇する疾病または負傷に適切に対応できるように、プライマリ・ケアの基本的な診療能力(知識・技能・態度)を身につける。
この理念に基づき、以下の臨床研修の基本方針を定める。上越総合病院の臨床研修は、本理念ならびに基本方針に基づいた計画のもとに実施される。
また、理念と基本方針は臨床研修の根幹をなすものであり、社会のニーズをふまえて、毎年その内容を見直すものとする。
上越総合病院での臨床研修を修了した者は、その後のそれぞれのキャリアを通じて、社会に求められる医師としての役割を果たすよう、活躍してゆくことが期待される。
| 必修科目 |
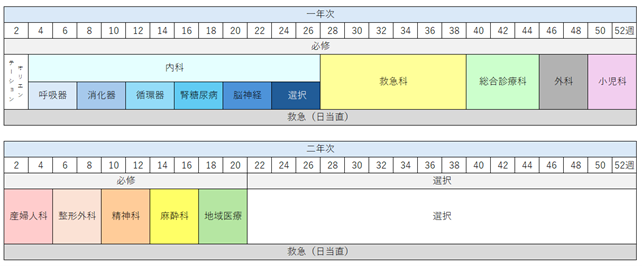
内科(24週)(呼吸器内科・消化器内科・腎糖尿病内科・神経内科・循環器内科 各4週を必修とし、残り4週を選択必修とする。)、救急科(12週)、地域医療(4週)、外科(4週)、産婦人科(4週)、小児科(4週)、精神科(4週) 一般外来(4週):総合診療科および外科・小児科・地域医療で行う。 |
|---|---|
| 当院独自の必修診療科 | 総合診療科(6週)、整形外科(4週)、麻酔科(4週) |
| 選択科目 | 内科、総合診療科、小児科、外科、脳神経外科、産婦人科、眼科、整形外科、耳鼻咽喉科、泌尿器科、皮膚科、救急科、放射線診断科、麻酔科、病理診断科、精神科、検査科、地域医療、保健行政 |
履修調整の必要上、ローテーション順については、上記の通りとはならない場合がある。
診療科・診療分野のローテーションに先立って、研修の冒頭に、オリエンテーションを兼ねて、1-2週間程度の多職種合同研修を行う(フレッシュマンセミナー)。
年末年始や黄金連休の休暇、ならびに上記のフレッシュマンセミナーなどで、選択科の研修期間は実質的には34週を若干下回る可能性がある。
協力病院・施設での研修時期・期間については、下記の3点を考慮し、原則必修研修を除き8週までとする。
左右にスクロールできます
| 診療科 | 施設名 | 研修期間 | うち一般外来 | |
|---|---|---|---|---|
| 必修科目 | 内科 | 上越総合病院 | 24週 | |
| 救急科 | 上越総合病院 | 12週 | ||
| 地域医療 |
新潟県立柿崎病院 新潟県立妙高病院 新潟県立まつだい診療センター 上越地域医療センター病院 けいなん総合病院 |
4週 |
一般外来 2週 在宅医療 2週 |
|
| 外科 | 上越総合病院 | 4週 | ||
| 小児科 |
上越総合病院 新潟県立中央病院 |
4週 | ||
| 産婦人科 | 上越総合病院 | 4週 | ||
| 精神科 |
さいがた医療センター 三交病院 高田西城病院 川室記念病院 |
4週 | ||
| 一般外来 | 上越総合病院 | 再掲2週 | ||
|
新潟県立柿崎病院 新潟県立妙高病院 新潟県立まつだい診療センター 上越地域医療センター病院 けいなん総合病院 |
再掲2週 | |||
| 病院で決めた必修科目 | 総合診療科 | 上越総合病院 | 6週 | 一般外来 2週 |
| 整形外科 | 上越総合病院 | 4週 | ||
| 麻酔科 | 上越総合病院 | 4週 | ||
| 選択科目 | 全科 | 上越総合病院 | 34週 | |
| 全科 |
新潟大学医歯学総合病院 富山大学附属病院 金沢大学附属病院 信州大学医学部附属病院 |
|||
| 全科 | 新潟県立中央病院 | |||
| 内科・外科・産婦人科・小児科・整形外科・泌尿器科・麻酔科 | 柏崎総合医療センター | |||
| 全科 | 糸魚川総合病院 | |||
| 地域医療 |
新潟県立柿崎病院 新潟県立妙高病院 新潟県立まつだい診療センター 上越地域医療センター病院 けいなん総合病院 |
|||
| 精神科 |
さいがた医療センター 三交病院 高田西城病院 川室記念病院 |
|||
| 保健・医療行政 |
新潟県庁 上越保健所 |
医師は、病める人の尊厳を守り、医療の提供と公衆衛生の向上に寄与する職業の重大性を深く認識し、医師としての基本的価値観(プロフェッショナリズム)及び医師としての使命の遂行に必要な資質・能力を身に付けなくてはならない。医師としての基盤形成の段階にある研修医は、基本的価値観を自らのものとし、基本的診療業務ができるレベルの資質・能力を修得する。
このような考え方に立ち、本プログラムの到達目標を次々ページ以降のように定める。
これらは令和7年10月21日付の「医師法第16条の2第1項に規定する臨床研修に関する省令の施行について 別添」に示された到達目標に基づくものであるが、ここに呈示されたものをminimum requirementsと捉えて、さらに上越総合病院臨床研修プログラムとして重視する若干の項目を加えて作成されている。
次ページ以降に示された到達目標は、縦に2列の構成で表示されている。左側の列は上記別添に示された到達目標、すなわち
を、大項目の目標として示し、そこに到達するために備えるべき基本的価値観や修得すべき資質・能力、修得すべきコンピテンシーをいわば中項目の目標として①、②….のように示した。
次ページには、これらの価値観や資質・能力、コンピテンシーが備わったことときに自然に表れてくるであろう代表的行動を、いわば小項目の目標として、中項目ごとに①-1、①-2….のように示した。これらの行動が行えるようになっているかどうかが、到達目標達成状況の評価の視点ともなる。
これらの目標に到達することは、「上越総合病院臨床研修の理念」の実現のために欠かせないものである。また、これらの目標は、臨床研修前の卒前教育や、臨床研修後の専門研修、さらにはその後のキャリア形成過程の中で、一貫してその修得と質の向上を求められる課題でもある。
| 1.社会的使命と公衆衛生への寄与 | 社会的使命を自覚し、説明責任を果たしつつ、限りある資源や社会の変遷に配慮した公正な医療の提供及び公衆衛生の向上に努める。 |
|---|---|
| 備えるべき基本的価値観 | 基本的価値観が備わったことを確認できる、代表的行動 |
| ①社会が医師や医療に求めるニーズを認識し、それに応えるために誠実かつ真摯に行動する。 |
①-1 社会人の常識をわきまえた行動をする。 ①-2 医療に対する世論に関心を持ち、自分が担う役割を考察し、実践する。 |
| ②社会に対する説明責任を果たす。 |
②-1 診療方針について、患者や家族に説明する。 ②-2 行った診療の結果について、患者や家族に説明する。 |
| ③常に公正な医療を実践する。 |
③-1 診療において差別をしない。 ③-2 患者や家族、診療チームに差別的言動をしない。 |
| ④公衆衛生に積極的に貢献する。 |
④-1 地域の健康課題を把握し、解決に向けた取組みに参画する。 ④-2 学校保健・母子保健・老人保健などに協力する。 |
| 2.利他的な態度 | 患者の苦痛や不安の軽減と福利の向上を最優先し、患者の価値観や自己決定権を尊重する。 |
|---|---|
| 備えるべき基本的価値観 | 基本的価値観が備わったことを確認できる、代表的行動 |
| ①患者の最大の利益を追求する行動を目指した行動をする。 |
①-1 患者に害をなさない。 ①-2 積極的に診察の機会を持つ。 ①-3 患者や家族の診察の求めに応じる。 ①-4 自ら診療することが困難な場合は、それに代わる方法を調整する。 |
| 3.人間性の尊重 | 患者や家族の多様な価値観、感情、知識に配慮し、尊敬の念と思いやりの心を持って接する。 |
|---|---|
| 備えるべき基本的価値観 | 基本的価値観が備わったことを確認できる、代表的行動 |
| ①患者や家族を個人として尊重する。 |
①-1 患者や家族に敬意を払う。 ①-2 患者や家族に寛容である。 |
| ②患者や家族の多様な価値観を尊重する。 |
②-1 患者や家族の多様な考えを理解する。 ②-2 問題解決のための対話ができる。 ②-3 患者や家族の自己決定権を尊重する。 |
| ③患者や家族に共感を持って接する。 |
③-1 患者や家族の話を傾聴する。 ③-2 患者や家族に受容的・支持的態度で接する。 |
| 4.自らを高める姿勢 | 自らの言動及び医療の内容を省察し、常に資質・能力の向上に努める。 |
|---|---|
| 備えるべき基本的価値観 | 基本的価値観が備わったことを確認できる、代表的行動 |
| ①絶えず向上しようとする心を持って行動する。 |
①-1 積極的に知識、技術の習得に努める。 ①-2 習慣的に省察をする。 ①-3 積極的に他者のフィードバックを求める。 |
| 1.医学・医療における倫理性 | 診療、研究、教育に関する倫理的な問題を認識し、対処方法について考察し、適切に行動する。 |
|---|---|
| 修得すべき資質・能力 | 資質・能力が備わったことを確認できる、代表的行動 |
| ①人間の尊厳を守り、生命の不可侵性を尊重する。 |
①-1 臨床倫理の4原則(自律性の尊重、無危害、善行、公正)に叶う行動をする。 ①-2 救命や生存期間延長にむけた診療をする。 ①-3 患者の生活の質向上を目指した診療をする。 |
| ②患者のプライバシーに配慮し、守秘義務を果たす。 |
②-1 診療上知りえた情報を口外しない。 ②-2 個人情報保護法を遵守する。 |
| ③倫理的ジレンマを認識し、相互尊重の立場に基づいた対応をする。 |
③-1 臨床倫理の諸問題(生殖医療、終末期医療等)を含む事例に対応をする。 ③-2 倫理的ジレンマを呈する事例に対応をする。 ③-3 他職種や専門家の意見を聞きながら、望ましい対応法を検討する。 |
| ④利益相反を認識し、管理方針に準拠して対応する。 |
④-1 自らの行動が利益相反に該当しないか常に意識する。 ④-2 社会通念や所属施設・関連団体の指針に沿って、利益相反を回避するための行動をする。 |
| ⑤診療、教育、研究の透明性を確保し、不正行為の防止に努める。 |
⑤-1 自らの行動が研究倫理に抵触しないか常に意識する。 ⑤-2 社会通念や所属施設・関連団体の指針に沿って、研究倫理を実践する。 |
| 2.医学知識と問題対応能力*) | 最新の医学及び医療に関する知識を獲得し、自らが直面する診療上の問題について、科学的根拠に経験を加味して解決を図る。 |
|---|---|
| 修得すべき資質・能力 | 資質・能力が備わったことを確認できる、代表的行動 |
| ①頻度の高い症候について、適切な臨床推論のプロセスを経て、鑑別診断と初期対応を行う。 |
①-1 代表的症候を来す疾患を列挙する。 ①-2 Semantic qualifierを適切に用いる。 ①-3 根拠を示しながら鑑別疾患をする。 ①-4 臨床推論過程を診療録に記載する。 ①-5 適切な病態把握と診断をする。 ①-6 望ましい初期治療を立案する。 ①-7 治療方針を診療チームで共有し、実践する。 |
| ②エビデンスに基づいた標準的な診療方針を実施する。 |
②-1 積極的にエビデンスを検索する。 ②-2 診療ガイドラインを検索する。 ②-3 医学的に適切な診療を実施する。 |
| ③患者情報を収集し、最新の医学的知見に基づいて、患者の意向や、生活の質に配慮した臨床決断(clinical decision making)を行う。 |
③-1 患者の病状を正しく把握する。 ③-2 他職種からの情報も含めて、患者の意向や背景(家庭環境や経済状況など)を把握する。 ③-3 これらの文脈に応じた、最善の診療方針を立案する。 |
| ④保健・医療・福祉の各側面に配慮した診療計画を立案し、実行する。 |
④-1 患者の健康増進上の問題点を把握する(好ましくない生活習慣など)。 ④-2 関係部門と連携しながら患者の健康増進のための指導を行う。 ④-3 患者の福祉サービスに対するニーズを把握する。 ④-4 関係部門と協力しながら、福祉サービスを診療計画に反映させる。 |
| *)ここでは全診療分野に共通した項目を挙げた。具体的な到達目標は診療科によって異なるため、各診療科の項に別途記載する。 |
| 3.診療技能と患者ケア*) | 臨床技能を磨き、患者の苦痛や不安、考え・意向に配慮した標準的な診療を行う。 |
|---|---|
| 修得すべき資質・能力 | 資質・能力が備わったことを確認できる、代表的行動 |
| ①患者の健康状態に関する情報を、心理・社会的側面を含めて、効果的かつ安全に収集する。 |
①-1 適切な医療面接を行い患者情報を収集する。 ①-2 他職種の収集した情報を確認する。 |
| ②基本的な診察法を身に着け、臨床現場で安全に行う。 |
②-1 成人、小児・新生児、妊婦・褥婦の標準的な身体診察を実施し、所見を把握する。 ②-2 患者の心理に配慮した診察をする。 ②-3 医療安全マニュアルに沿った診察をする。 ②-4 感染対策マニュアルに沿った診察をする。 |
| ③基本的な手技の修得に勤め、臨床現場で安全に行う。 |
③-1 シミュレーター研修など、基本的診療手技を学ぶ機会に積極的に参加する。 ③-2 患者に手技を実践する機会を積極的に利用する。 ③-3 自分の限界をわきまえ、必要に応じて指導医の援助や観察を依頼する。 ③-4 医療安全マニュアルに沿った手技をする。 ③-5 感染対策マニュアルに沿った手技をする。 |
| ④患者の状態に合わせた、最適な治療を安全に実施する。 |
④-1 患者の緊急度・重症度を把握する。 ④-2 診療に際して確認すべき事項(感染症など)を把握する。 ④-3 これらをふまえて、患者に最適な治療を選択、実施する。 |
| ⑤診療内容とその根拠に関する医療記録や文書を、適切かつ遅滞なく作成する。 |
⑤-1 データベース、問題リスト、初期計画を診療録に迅速に記載する。 ⑤-2 経過記録(プログレスノート)を臨床録に迅速に記載する。 ⑤-3 患者との面談内容を診療録に明確に記録する。 ⑤-4 診療方針の根拠を診療録に明確に記録する。 |
| *)ここでは全診療分野に共通した項目を挙げた。具体的な到達目標は診療科によって異なるため、各診療科の項に別途記載する。 |
| 4.コミュニケーション能力 | 患者の心理・社会的背景を踏まえて、患者や家族と診療の基盤となる良好な関係を築く。 |
|---|---|
| 修得すべき資質・能力 | 資質・能力が備わったことを確認できる、代表的行動 |
| ①適切な言葉遣い、礼儀正しい態度、身だしなみで患者や家族に接する。 |
①-1 清潔な身だしなみをする。 ①-2 挨拶や自己紹介をする。 ①-3 患者や家族が話しやすい環境を設定する。 ①-4 礼節を守った言葉遣いをする。 |
| ②患者や家族のニーズを身体・心理・社会的側面から把握する。 |
②-1 生物心理社会モデルを用いて、患者の身体的・心理的・社会的問題を列挙する。 ②-2 メディカルスタッフから広く情報を得る。 |
| ③患者や家族のニーズをふまえて、収集した情報を整理し、分かりやすい言葉で説明して、患者の主体的な意志決定を支援する。 |
③-1 問題解決の選択肢を、利点・欠点も含めて提示する。 ③-2 質問に的確に答える。 ③-3 難解な医学用語を避け、患者や家族が理解しやすいように努める。 ③-4 患者の意思決定を尊重し、支援する姿勢を態度で示す。 |
| 5.チーム医療の実践 | すべての医療はチームで行われることを理解し、診療において患者や家族に関わる全ての職種のスタッフの役割を理解し、連携して問題を解決できる。 |
|---|---|
| 修得すべき資質・能力 | 資質・能力が備わったことを確認できる、代表的行動 |
| ①医療を提供する組織やチームの目的、組織や部門の役割、および、チームの各構成員の役割を理解し、必要に応じてチームメンバーを組織できる。 |
①-1 問題解決に適した部門や職種を選び、コンサルテーションや協力をする。 ①-2 問題解決のためのチームを組織する。 |
| ②チームの各構成員と情報を共有し、連携を図る。 |
②-1 他職種が理解しやすい説明に努める。 ②-2 診療録に情報共有過程を記録する。 ②-3 連携に必要な書類を迅速、適切に作成する。 |
| ③状況に応じてリーダーシップとフォロワーシップを発揮できる。 |
③-1 多職種が集まる場で積極的に発言する。 ③-2 他職種からの相談に対して、支援のための提案をする。 ③-3 他職種からの提案を積極的に受け入れる。 |
| ④お互いの尊重に基づいて、医療を行う。 |
④-1 相手の業務状況に配慮した相談をする。 ④-2 全職種のスタッフを専門職として尊敬し、言葉や態度でそれらを示す。 ④-3 診療スタッフの意見に真摯に耳を傾ける。 |
| 6.医療の質と安全の管理 | 患者にとって最良かつ安全な医療を提供し、そのことを患者が理解・納得・安心できるよう行動して、医療従事者の安全性にも配慮する。 |
|---|---|
| 修得すべき資質・能力 | 資質・能力が備わったことを確認できる、代表的行動 |
| ①科学的根拠もしくは標準的医療に拠った医療の提供と患者安全を最優先する。 |
①-1 科学的根拠に基づく医療や標準的医療について習慣的に検索する。 ①-2 検索内容に批判的吟味(critical thinking)を加え、適用の是非を判断する。 ①-3 エビデンスを重視した医療を心掛ける。 ①-4 常に患者安全を最優先する。 |
| ②チーム全体で情報と分析、意思決定を共有し、患者安全に関わる疑問点は遅滞なく解決する。 |
②-1 コミュニケーションツール(SBARなど)を効果的に用いて報告・連絡・相談をする。 ②-2 カンファレンスに参加して診療方針を共有する。 ②-3 患者安全上の問題を、安全対策チームと迅速に協議する。 |
| ③医療事故予防のための組織的取り組みに積極的に参加するとともに、ミスを責めず、ミスから学ぶ職場文化の形成に寄与する。 |
③-1 医療安全講習会に積極的に参加する。 ③-2 医療安全ニュースに習慣的に目を通す。 ③-3 常に医療安全マニュアルに即した行動をする(本人確認やタイムアウトなど)。 ③-4 疑義照会に迅速に対応する。 ③-5 インシデントレポートを迅速に提出する。 ③-6 他者のミスを責めず、ミスから学ぶ姿勢を示す。 |
| ④医療事故発生時に迅速に初期対応を行い、誠実に事後の対応を行う。 |
④-1 医療安全マニュアルに沿った初期対応や、報告・連絡・相談をする。 ④-2 院内救急コール(ドクターハリー、METコールなど)を活用する。 |
| ⑤医療従事者の健康管理(予防接種や針刺し事故への対応を含む。)をその目的を含めて理解し、自らとチームの健康管理に努める。 |
⑤-1 感染対策講習会に積極的に参加する。 ⑤-2 感染対策マニュアルに沿った診療を率先して行う(標準予防策や手洗いの励行など)。 ⑤-3 感染暴露時の対応を理解し、感染対策マニュアルに即した対応をする(針刺し事故など)。 |
| ⑥患者が安心・納得して医療を受けられるよう、チームとしての安全管理に対する取組みについて解りやすい説明に努める。 | ⑥ 自施設の患者安全の取り組みについて、機会を捉えて患者に伝えるよう努める。 |
| 7.社会における医療の実践 | 医療の持つ社会的側面の重要性を踏まえ、各種医療制度・システムを理解し、地域社会と国際社会に貢献する。 |
|---|---|
| 修得すべき資質・能力 | 資質・能力が備わったことを確認できる、代表的行動 |
| ①保健医療に関する法規・制度の目的と仕組みを理解する。 |
①-1 医師法・医療法をはじめ、医療に関する法令を遵守する。 ①-2 法の定める書類(死亡診断書、介護保険意見書など)を記載する。 |
| ②医療費の患者負担に配慮しつつ、健康保険、公費負担医療を適切に活用する。 |
②-1 保険診療制度を理解し、健康保険法施行規則に沿った診療をする。 ②-2 医療費の公費負担制度を理解し、活用する。 ②-3 介護保険制度を理解し、活用する。 ②-4 医療費や介護保険料の適正な配分に配慮した診療を行う。 |
| ③地域の健康問題やニーズを把握し、必要な対策を提案する。 |
③-1 疾病の背後に潜む社会問題(高齢化、独居、低収入など)を認識する。 ③-2 地域特性に根差した健康問題(雪国・へき地・過疎地など)の存在を認識する。 ③-3 問題解決にむけて、関係機関と協力する。 |
| ④予防医療・保健・健康増進に努める。 |
④-1 検診活動に参画し、受診者に指導をする。 ④-2 地域保健活動(成人病対策、ロコモティブシンドローム予防、感染症予防など)に参画する。 |
| ⑤地域包括ケアシステムを理解し、その推進に貢献する。 |
⑤-1 かかりつけ医療機関との間で診療の役割分担と連携を進める。 ⑤-2 在宅療養担当者や施設等との連携を進める。 ⑤-3 診療情報提供書を作成する。 |
| ⑥災害や感染症パンデミックなどの非日常的な医療需要に備える。 |
⑥-1 災害医療現場での活動や、シミュレーション研修に参画する。 ⑥-2 感染症パンデミックに備えて、感染対策マニュアルに即した研修に参画する。 |
| ⑦国籍の異なる患者に初期対応ができる。 |
⑦-1 国籍・宗教・生活習慣の違いなどを念頭に置いた対応をする。 ⑦-2 翻訳ツール利用など、可能な限り円滑なコミュニケーションに努める。 ⑦-3 外国人支援のための関係施設と連携する。 |
| 8.科学的探究 | 医学及び医療における科学的アプローチを理解し、学術活動を通じて、医学及び医療の発展に寄与する。 |
|---|---|
| 修得すべき資質・能力 | 資質・能力が備わったことを確認できる、代表的行動 |
| ①医療上の問題点から研究課題を抽出する。 |
①-1 日常診療上の疑問点を把握する。 ①-2 疑問点を研修課題に変換する。 |
| ②科学的研究方法を理解し、活用する。 |
②-1 科学的研究方法を理解する。 ②-2 研究倫理に沿って簡単な臨床試験をデザインし、実施する。 ②-3 基本的な統計解析を行う。 |
| ③研究成果や診療上得られた知見を発表する。 |
③-1 研究成果を学会や論文で発表する。 ③-2 学会や論文に症例報告を発表する。 |
| ④臨床研究や治験の意義を理解し、協力する。 |
④-1 研究倫理に沿って、臨床研究に協力する。 ④-2 研究倫理に沿って、臨床治験に協力する。 |
| 9.生涯にわたって共に学ぶ姿勢 | 医療の質の向上のために常に省察し、他の医師・医療者と共に研鑽しながら、後進の育成にも携わり、生涯にわたって自律的に学び続ける。 |
|---|---|
| 修得すべき資質・能力 | 資質・能力が備わったことを確認できる、代表的行動 |
| ①急速に変化・発展する医学知識・技術の吸収に努め、常に自身をアップデートする。 |
①-1 学会などの学術活動に積極的に参加する。 ①-2 文献検索ツールを積極的に活用する。 ①-3 常に最新の知識にアップデートする。 |
| ② 同僚、後輩、医師以外の医療職と互いに教え、学びあう。 |
②-1 同僚との学習機会を準備し、積極的に参加する。 ②-2 指導医からの学習機会を準備し、積極的に参加する。 ②-3 身近なロールモデルとして、医学部学生の実習に参画する。 ②-4 他職種との学習機会を企画し、積極的に参加する。 |
| ③ 国内外の政策や医学及び医療の最新動向(薬剤耐性菌やゲノム医療等を含む)を把握する。 |
③-1 医学や医療の最新の動向に関心を持つ。 ③-2 文献などを通じて、情報を収集する。 ③-3 学んだ内容をもとに、期待できる点や問題点、自分の意見を述べる。 |
コンサルテーションや医療連携が可能な状況下で、以下の各領域において、単独で診療ができる。
| 1.一般外来診療 | 頻度の高い症候・病態について、適切な臨床推論プロセスを経て診断・治療を行い、主な慢性疾患については継続診療ができる。 |
|---|---|
| 習得すべきコンピテンシー | コンピテンシーが備わったことを確認できる、代表的行動 |
| ①ほぼ単独で、頻度の高い症候・病態について、適切な臨床推論プロセスを用いて診断・治療を行う。 |
①-1 初診患者の予診を行う。 ①-2 必要に応じてコンサルテーションをする。 |
| ②代表的な慢性疾患について、ほぼ単独で継続診療を行う。 |
②-1 慢性疾患患者の経過観察の診療を行う。 ②-2 必要に応じてコンサルテーションをする。 |
| 2.病棟診療 | 急性期の患者を含む入院患者について、入院診療計画を作成し、患者の一般的・全身的な診療とケア を行い、地域連携に配慮した退院調整ができる。 |
|---|---|
| 習得すべきコンピテンシー | コンピテンシーが備わったことを確認できる、代表的行動 |
| ①急性期の患者を含む入院患者について、ほぼ単独で入院診療計画を作成する。 |
①-1 入院患者の担当医となる。 ①-2 入院診療計画を立案,実践し、診療録に記載し、患者や家族に説明する。 ①-3 必要に応じてコンサルテーションをする。 |
| ②ほぼ単独で患者の一般的・全身的な診療とケア を行う。 |
②-1 入院時の問題点の経過観察を行う。 ②-2 入院中に生じた種々の問題について、診療方針を立案する。 ②-3 必要に応じてコンサルテーションをする。 |
| ③ほぼ単独で、地域連携に配慮した退院調整ができる。 |
③-1 関連部門と連絡しながら、退院・転院先の調整をする。 ③-2 退院・転院に必要な書類を記載する。 |
| 3.初期救急対応 | 緊急性の高い病態を有する患者の状態や緊急度を速やかに把握・診断し、必要時には応急処置や院内外の専門部門と連携ができる。 |
|---|---|
| 習得すべきコンピテンシー | コンピテンシーが備わったことを確認できる、代表的行動 |
| ①緊急性の高い病態を有する患者の状態や緊急度を、ほぼ単独で速やかに把握・診断する。 |
①-1 救急患者のトリアージをする。 ①-2 バイタルサインの評価をする。 ①-3 的を絞った問診や診察を要領よく行う。 ①-4 緊急性の判断をする。 ①-5 必要な検査をオーダーする。 |
| ②救命のための応急処置を、指導医のいない状況でも開始する。 |
②-1 必要に応じてBLSやACLSを実施する。 ②-2 気道確保、酸素投与、血管確保、モニタリングなどの応急処置を行う。 ②-3 基本的な救急薬剤を投与する。 |
| ③院内外の専門部門と迅速な連携ができる。 |
③-1 救急隊からの情報収集、救急隊への情報提供をする。 ③-2 院内救急コール(5999コール)を活用する。 ③-3 必要に応じて専門診療科に迅速なコンサルテーションをする。 |
| 4.地域医療 | 地域医療の特性及び地域包括ケアの概念と枠組みを理解し、医療・介護・保健 ・福祉に関わる種々の施設や組織と連携できる。 |
|---|---|
| 習得すべきコンピテンシー | コンピテンシーが備わったことを確認できる、代表的行動 |
| ①地域医療の特性を理解する。 |
①-1 高齢化が医療に及ぼす影響を理解する。 ①-2 過疎地における医療の特徴を理解する。 ①-3 地域医療の背景としての、地域住民の生活様式を理解する。 |
| ②地域包括ケアの概念と枠組みを理解する。 |
②-1 地域における医療機能の分担の必要性を理解する。 ②-2 保険・医療・福祉を包括した地域の在り方を考察する。 |
| ③地域の特性や地域包括ケアの概念を踏まえた医療に参画する。 |
③-1 診療所など、地域の最前線施設での診療に参画する。 ③-2 訪問診療に参画する。 ③-3 介護老人保健施設など、高齢者向け施設での診療に参画する。 |
| ④医療・介護・保健 ・福祉に関わる種々の施設や組織と連携できる。 |
④-1 退院前カンファレンスなど、関係者が情報共有する場に出席する。 ④-2 地域医療を支えるさまざまな職種を理解し、活用する。 ④-3 地域の健康づくり活動に参画する。 |
別掲の臨床研修の到達目標を達成するための方略として、以下のことがらを定める。
これらの方略を実践し、その過程で繰りかえし形成的評価を受けてゆくことで、研修医はおのずからその目標達成に向けて成長してゆくことが可能になる(評価の詳細については、別に示す)。
これらは令和7年10月21日付の「医師法第16条の2第1項に規定する臨床研修に関する省令の施行について 別添」に準拠するものであり、基本的にはどのプログラムでも同様の内容であるが、本プログラムでは、研修に関わるスタッフが総力を挙げて、その実施を支援するものである。
研修期間は原則として2年間以上とする。本プログラムでは臨床研修協力施設と協同して臨床研修が行われるが、原則として1年以上は基幹型臨床研修病院である上越総合病院で研修を行う。なお、地域医療等における研修期間を、12週を上限として、基幹型臨床研修病院で研修を行ったものとみなすことができる。
ある診療科をブロック研修しながら、同時に他の分野の研修を特定の期間、一定の頻度によって行うものを並行研修と呼ぶ。例えばどの診療科をローテートしていても毎週月曜は救急に充てる、そのときローテートしている診療科に関わらず、毎週火曜の午前中は一般外来研修を行う、といった場合である。
このように、並行研修が可能なのは、救急と一般外来診療である。本プログラムではいずれも原則としてブロック研修を行うこととしているが、並行研修も可能である。ただしその場合、以下のルールが適用される。
12週間の必修期間のうち、最低4週間はブロック研修を行わなければならない。そのうえで残りの8週間を並行研修で行うことができる。
この場合、午前、午後の終日を救急研修に充てた場合1日の研修、午前中だけ、もしくは午後だけの場合は0.5日と換算される。
また、当該並行研修と同時にブロック研修を行っている診療科の研修への影響を最小限にするため、原則として並行研修は週1日までとする。
たとえば救急並行研修を8週間分行うとした場合、8週間×5日(1週間の勤務を月-金の5日とする)=40日 の研修が必要であり、週1日であれば、40週間並行研修が行われなければならない。
なお、救急の並行研修を行う場合、その日数は同時にローテート研修している必修診療科の研修期間に含めることはできない(ダブルカウントできない)。そのため、当該必修診療科の研修日数を別途確保する必要がある。例えば内科のローテート中に週1日、24週救急の並行研修を行った場合、24日分内科研修の日数を別に確保しなければならない。
なお、気管挿管を含む気道管理及び呼吸管理、急性期の輸液・輸血療法、並びに血行動態管理法についての研修を含むことを条件に、麻酔科における研修期間を、4週を上限として、救急の研修期間とすることができる。
一般外来研修は4週間が必修である。ブロック研修で1日午前・午後すべてを一般外来に充てた場合、4週間×5日(1週間の勤務を月-金の5日とする)=20日分の研修が必要である。午前中のみ、あるいは午後のみの外来を1単位(1コマ)とすれば、20日×2=40単位の研修が必要なことになる。
当該並行研修と同時にブロック研修を行っている診療科の研修への影響を最小限にするため、原則として並行研修は週1日までとする。
20日分、すなわち40単位の研修を、週1回午前のみの並行研修で行うとすると、40単位÷1=40日、40日÷1(日/週)=40週必要である。
一般外来研修の並行研修の日数を、同時にローテート研修している必修診療科の研修期間に含めることができる(ダブルカウントできる)のは、以下の場合のみである。
これ以外はダブルカウントができないので、同時にブロック研修している診療科が必修分野である場合は、並行研修した一般外来研修の分の日数を別途確保する必要がある。例えば小児科のローテート中に週1単位(週1日午前のみ)、4週間の一般内科外来の並行研修を行った場合、0.5日/週×4週=2日分、小児科研修の日数を別に確保しなければならない。
一方で、小児科のローテート中に週1単位(週1日午前のみ)、4週間の一般小児科外来の並行研修を行った場合は、ダブルカウントが可能なので、この必要はない。同様に、内科のブロック研修中に週1単位(週1日午前のみ)の一般外来研修を行った場合もダブルカウントが不要である。ただし24週間これを行っても24単位にすぎず、別途16単位の一般外来の機会を確保する必要がある。週2単位(たとえば週2日午前のみ)の一般外来研修に増やせば24週×2日/週×1単位/日=48単位の研修が可能となるが、おそらく同時にブロック研修している内科各分野の研修に影響が出てくる懸念が生じる。
一般外来研修として想定されているのは、症候・病態について適切な臨床推論プロセスを経て解決に導き、頻度の高い慢性疾患の継続診療を行うために、特定の症候や疾病に偏ることなく、原則として初期患者の診療及び慢性疾患患者の継続診療を含む研修を行うものであり、総合診療、一般内科、一般外科、小児科、地域医療等における研修がその場に該当する。特定の症候や疾病のみを診察する専門外来や、慢性疾患患者の継続診療を行わない救急外来、予防接種や健診・検診などの特定の診療のみを目的とした外来は含まれない。
このように考えると、本プログラムでは総合診療科6週間を独自に必修とし、週5日毎日午前に一般外来研修を行うことを基本としている。これで6週間×1単位/日×5日/週=30単位の外来研修の機会がある。不足分は地域医療で補うことを想定している。総合診療科は省令で定める必修診療科ではないので、研修日数に関する問題は生じない。地域医療研修は省令で定める必修診療科であるが、その研修内容における一般外来診療の役割が大きいため、並行研修は週1回という原則に縛られない。在宅医療、慢性期・回復期病棟研修、地域包括ケアなどの研修機会が確保されれば、1週間に複数回の外来診療も可能である。
外来又は病棟において、下記の症候を呈する患者について、病歴、身体所見、簡単な検査所見に基づく臨床推論と、病態を考慮した初期対応を行う。
ショック、体重減少・るい痩、発疹、黄疸、発熱、もの忘れ、頭痛、めまい、意識障害・失神、けいれん発作、視力障害、胸痛、心停止、呼吸困難、吐血・喀血、下血・血便、嘔気・嘔吐、腹痛、便通異常(下痢・便秘)、熱傷・外傷、腰・背部痛、関節痛、運動麻痺・筋力低下、排尿障害(尿失禁・排尿困難)、興奮・せん妄、抑うつ、成長・発達の障害、妊娠・出産、終末期の症候(29症候)
外来又は病棟において、下記の疾病・病態を有する患者の診療にあたる。
脳血管障害、認知症、急性冠症候群、心不全、大動脈瘤、高血圧、肺癌、肺炎、急性上気道炎、気管支喘息、慢性閉塞性肺疾患(COPD)、急性胃腸炎、胃癌、消化性潰瘍、肝炎・肝硬変、胆石症、大腸癌、腎盂腎炎、尿路結石、腎不全、高エネルギー外傷・骨折、糖尿病、脂質異常症、うつ病、統合失調症、依存症(ニコチン・アルコール・薬物・病的賭博)(26疾病・病態)
※経験すべき症候及び経験すべき疾病・病態の研修を行ったことの確認は、日常業務において作成する病歴要約に基づくこととし、病歴、身体所見、検査所見、アセスメント、プラン(診断、治療、教育)、考察等を含むこと。
「医師法第16条の2第1項に規定する臨床研修に関する省令の施行について」(平成15年6月12日、一部改正令和6年2月8日)に基づいて、本プログラムにおける評価について以下のように定める。
研修期間中の評価は、形成的評価により行うことが重要であり、研修医ごとの研修内容を改善することを主な目的とすること。
具体的には、分野ごとの研修終了の際に、指導医や指導者(医師以外の医療職の代表。看護師を含むことが望ましい)が、研修医評価票Ⅰ、Ⅱ、Ⅲ(様式18-20、別掲)と、必要に応じて当院独自の評価票を用いて、到達目標の達成度を評価し、これら評価票は研修管理委員会で保管する。
上記評価の結果や、PG-EPOCなどの評価システムの記載に基づいて、臨床研修プログラム委員会は研修医の目標達成状況や履修状況を確認し、形成的評価のための合議を行う。この際議事録を残し、研修管理委員会で保管する。
上記の議事録の内容をふまえて、少なくとも年2回、プログラム責任者・研修管理委員会委員が、研修医に対して形成的評価(フィードバック)を行う。フィードバックした内容については、記録を作成し、研修管理委員会に保管する。
これらの過程で行われた価値判断や評価票、議事録、記録などは、臨床研修管理委員会などの機会に定期的に、あるいは随時、研修医や指導医、指導者間で共有され、研修医が修了基準に不足している部分を研修できるよう配慮するとともに、効果的な研修につなげるように役立てられる。
研修期間終了時の評価は、総括的評価により行い、研修医ごとの臨床研修修了の判断を行うことをその目的とすること。
研修医の研修期間の終了に際し、プログラム責任者は、研修管理委員会に対して研修医ごとの臨床研修の目標の達成状況を、研修医評価票Ⅰ、Ⅱ、Ⅲを勘案して作成される 臨床研修の目標の達成度判定票(様式21、別掲)を用いて報告し、その報告に基づき、研修管理委員会は研修の修了判定の可否についての評価を行うこと。
評価は、研修実施期間の評価、臨床研修の目標等の達成度の評価及び臨床医としての適性の評価のそれぞれについて行い、すべての基準が満たされたときに修了と認めるものであること。
なお、最終的な認定に当たっては、相対評価ではなく、絶対評価を用いるものであること。
臨床研修においては、研修医に対する評価のみではなく、研修の質を高め、プログラムの改善に向けた評価が行われなければならない。
具体的には、指導医の資質の向上に資するために、分野ごとの研修終了の際に、研修医と指導者による、指導医の指導状況についての評価を行う。また、各診療科のプログラムの改善に資するために、分野ごとの研修終了の際に、研修医による振り返り評価を行う。さらに、研修プログラム全般の質の向上にむけて、少なくとも年1回、研修医による研修プログラム・研修施設に対する評価を行う。
各科の研修プログラム詳細は、下記からダウンロードできます。
患者さまの権利を守り、人に優しい良質な医療を提供します。
医療を通じて上越地域の発展に貢献します。
上越総合病院の理念を基盤として、「医師としての人格」を涵養し、将来専門とする分野にかかわらず、医学及び医療の果たすべき社会的役割を認識しつつ、一般的な診療において頻繁に遭遇する疾病または負傷に適切に対応できるように、プライマリ・ケアの基本的な診療能力(知識・技能・態度)を身につける。
この理念に基づき、以下の臨床研修の基本方針を定める。上越総合病院の臨床研修は、本理念ならびに基本方針に基づいた計画のもとに実施される。
また、理念と基本方針は臨床研修の根幹をなすものであり、社会のニーズをふまえて、毎年その内容を見直すものとする。
上越総合病院での臨床研修を修了した者は、その後のそれぞれのキャリアを通じて、社会に求められる医師としての役割を果たすよう、活躍してゆくことが期待される。
| 必修科目 |
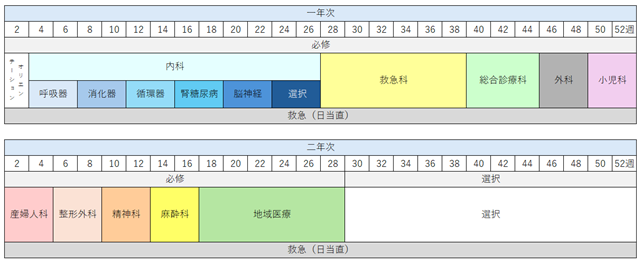
内科(24週)(呼吸器内科・消化器内科・腎糖尿病内科・神経内科・循環器内科各4週を必修とし、残り4週を選択必修とする。)、救急科(12週)、地域医療(12週)外科(4週)、産婦人科(4週)、小児科(4週)、精神科(4週)、 一般外来(4週):総合診療科および外科・小児科・地域医療で行う。 |
|---|---|
| 当院独自の必須診療科 | 総合診療科(6週)、整形外科(4週)、麻酔科(4週) |
| 選択科目 | 内科、総合診療科、小児科、外科、脳神経外科、産婦人科、眼科、整形外科、耳鼻咽喉科、泌尿器科、皮膚科、救急科、放射線診断科、麻酔科、病理診断科、精神科、検査科、地域医療、保健行政 |
履修調整の必要上、ローテーション順については、上記の通りとはならない場合がある。
診療科・診療分野のローテーションに先立って、研修の冒頭に、オリエンテーションを兼ねて、1-2週間程度の多職種合同研修を行う(フレッシュマンセミナー)。
年末年始や黄金連休の休暇、ならびに上記のフレッシュマンセミナーなどで、選択科の研修期間は実質的には26週を若干下回る可能性がある。
協力病院・施設での研修時期・期間については、下記の3点を考慮し、原則必修研修を除き8週までとする。
左右にスクロールできます
| 診療科 | 施設名 | 研修期間 | うち一般外来 | |
|---|---|---|---|---|
| 必須科目 | 内科 | 上越総合病院 | 24週 | |
| 救急科 | 上越総合病院 | 12週 | ||
| 地域医療 |
新潟県立柿崎病院 新潟県立妙高病院 新潟県立まつだい診療センター 上越地域医療センター病院 けいなん総合病院 |
12週 |
一般外来 2週 在宅医療 2週 |
|
| 外科 | 上越総合病院 | 4週 | ||
| 小児科 | 上越総合病院 | 4週 | ||
| 産婦人科 | 上越総合病院 | 4週 | ||
| 精神科 |
さいがた医療センター 三交病院 高田西城病院 川室記念病院 |
4週 | ||
| 一般外来 | 上越総合病院 | 再掲2週 | ||
|
新潟県立柿崎病院 新潟県立妙高病院 新潟県立まつだい診療センター 上越地域医療センター病院 けいなん総合病院 |
再掲2週 | |||
| 病院で決めた必修科目 | 総合診療科 | 上越総合病院 | 6週 | 一般外来 2週 |
| 整形外科 | 上越総合病院 | 4週 | ||
| 麻酔科 | 上越総合病院 | 4週 | ||
| 選択科目 | 全科 | 上越総合病院 | 26週 | |
| 総合診療科 |
新潟大学医歯学総合病院 富山大学附属病院 |
|||
| 全科 | 新潟県立中央病院 | |||
| 全科 | 糸魚川総合病院 | |||
| 地域医療 |
新潟県立柿崎病院 新潟県立妙高病院 新潟県立まつだい診療センター 上越地域医療センター病院 けいなん総合病院 |
|||
| 精神科 |
さいがた医療センター 三交病院 高田西城病院 川室記念病院 |
|||
| 保健・医療行政 |
新潟県庁 上越保健所 |
医師は、病める人の尊厳を守り、医療の提供と公衆衛生の向上に寄与する職業の重大性を深く認識し、医師としての基本的価値観(プロフェッショナリズム)及び医師としての使命の遂行に必要な資質・能力を身に付けなくてはならない。医師としての基盤形成の段階にある研修医は、基本的価値観を自らのものとし、基本的診療業務ができるレベルの資質・能力を修得する。
このような考え方に立ち、本プログラムの到達目標を次々ページ以降のように定める。
これらは令和7年10月21日付の「医師法第16条の2第1項に規定する臨床研修に関する省令の施行について 別添」に示された到達目標に基づくものであるが、ここに呈示されたものをminimum requirementsと捉えて、さらに上越総合病院地域医療重点プログラムとして重視する若干の項目を加えて作成されている。
次ページ以降に示された到達目標は、縦に2列の構成で表示されている。左側の列は上記別添に示された到達目標、すなわち
を、大項目の目標として示し、そこに到達するために備えるべき基本的価値観や修得すべき資質・能力、修得すべきコンピテンシーをいわば中項目の目標として①、②….のように示した。
次ページには、これらの価値観や資質・能力、コンピテンシーが備わったことときに自然に表れてくるであろう代表的行動を、いわば小項目の目標として、中項目ごとに①-1、①-2….のように示した。これらの行動が行えるようになっているかどうかが、到達目標達成状況の評価の視点ともなる。
これらの目標に到達することは、「上越総合病院臨床研修の理念」の実現のために欠かせないものである。また、これらの目標は、臨床研修前の卒前教育や、臨床研修後の専門研修、さらにはその後のキャリア形成過程の中で、一貫してその修得と質の向上を求められる課題でもある。
「上越総合病院地域医療重点プログラムの基本方針」「上越総合病院地域医療重点プログラムの特徴」に基づき、本プログラムで学ぶ研修医には、これらの目標のうち、「A.医師としての基本的価値観 1.社会的使命と公衆衛生への寄与」、「B.資質能力 5.チーム医療の実践 7.社会における医療の実践」、「C.資質・能力 4.地域医療」において、十分な目標達成が求められる。
| 1.社会的使命と公衆衛生への寄与 | 社会的使命を自覚し、説明責任を果たしつつ、限りある資源や社会の変遷に配慮した公正な医療の提供及び公衆衛生の向上に努める。 |
|---|---|
| 備えるべき基本的価値観 | 基本的価値観が備わったことを確認できる、代表的行動 |
| ①社会が医師や医療に求めるニーズを認識し、それに応えるために誠実かつ真摯に行動する。 |
①-1 社会人の常識をわきまえた行動をする。 ①-2 医療に対する世論に関心を持ち、自分が担う役割を考察し、実践する。 |
| ②社会に対する説明責任を果たす。 |
②-1 診療方針について、患者や家族に説明する。 ②-2 行った診療の結果について、患者や家族に説明する。 |
| ③常に公正な医療を実践する。 |
③-1 診療において差別をしない。 ③-2 患者や家族、診療チームに差別的言動をしない。 |
| ④公衆衛生に積極的に貢献する。 |
④-1 地域の健康課題を把握し、解決に向けた取組みに参画する。 ④-2 学校保健・母子保健・老人保健などに協力する。 |
| 2.利他的な態度 | 患者の苦痛や不安の軽減と福利の向上を最優先し、患者の価値観や自己決定権を尊重する。 |
|---|---|
| 備えるべき基本的価値観 | 基本的価値観が備わったことを確認できる、代表的行動 |
| ①患者の最大の利益を追求する行動を目指した行動をする。 |
①-1 患者に害をなさない。 ①-2 積極的に診察の機会を持つ。 ①-3 患者や家族の診察の求めに応じる。 ①-4 自ら診療することが困難な場合は、それに代わる方法を調整する。 |
| 3.人間性の尊重 | 患者や家族の多様な価値観、感情、知識に配慮し、尊敬の念と思いやりの心を持って接する。 |
|---|---|
| 備えるべき基本的価値観 | 基本的価値観が備わったことを確認できる、代表的行動 |
| ①患者や家族を個人として尊重する。 |
①-1 患者や家族に敬意を払う。 ①-2 患者や家族に寛容である。 |
| ②患者や家族の多様な価値観を尊重する。 |
②-1 患者や家族の多様な考えを理解する。 ②-2 問題解決のための対話ができる。 ②-3 患者や家族の自己決定権を尊重する。 |
| ③患者や家族に共感を持って接する。 |
③-1 患者や家族の話を傾聴する。 ③-2 患者や家族に受容的・支持的態度で接する。 |
| 4.自らを高める姿勢 | 自らの言動及び医療の内容を省察し、常に資質・能力の向上に努める。 |
|---|---|
| 備えるべき基本的価値観 | 基本的価値観が備わったことを確認できる、代表的行動 |
| ①絶えず向上しようとする心を持って行動する。 |
①-1 積極的に知識、技術の習得に努める。 ①-2 習慣的に省察をする。 ①-3 積極的に他者のフィードバックを求める。 |
| 1.医学・医療における倫理性 | 診療、研究、教育に関する倫理的な問題を認識し、対処方法について考察し、適切に行動する。 |
|---|---|
| 修得すべき資質・能力 | 資質・能力が備わったことを確認できる、代表的行動 |
| ①人間の尊厳を守り、生命の不可侵性を尊重する。 |
①-1 臨床倫理の4原則(自律性の尊重、無危害、善行、公正)に叶う行動をする。 ①-2 救命や生存期間延長にむけた診療をする。 ①-3 患者の生活の質向上を目指した診療をする。 |
| ②患者のプライバシーに配慮し、守秘義務を果たす。 |
②-1 診療上知りえた情報を口外しない。 ②-2 個人情報保護法を遵守する。 |
| ③倫理的ジレンマを認識し、相互尊重の立場に基づいた対応をする。 |
③-1 臨床倫理の諸問題(生殖医療、終末期医療等)を含む事例に対応をする。 ③-2 倫理的ジレンマを呈する事例に対応をする。 ③-3 他職種や専門家の意見を聞きながら、望ましい対応法を検討する。 |
| ④利益相反を認識し、管理方針に準拠して対応する。 |
④-1 自らの行動が利益相反に該当しないか常に意識する。 ④-2 社会通念や所属施設・関連団体の指針に沿って、利益相反を回避するための行動をする。 |
| ⑤診療、教育、研究の透明性を確保し、不正行為の防止に努める。 |
⑤-1 自らの行動が研究倫理に抵触しないか常に意識する。 ⑤-2 社会通念や所属施設・関連団体の指針に沿って、研究倫理を実践する。 |
| 2.医学知識と問題対応能力*) | 最新の医学及び医療に関する知識を獲得し、自らが直面する診療上の問題について、科学的根拠に経験を加味して解決を図る。 |
|---|---|
| 修得すべき資質・能力 | 資質・能力が備わったことを確認できる、代表的行動 |
| ①頻度の高い症候について、適切な臨床推論のプロセスを経て、鑑別診断と初期対応を行う。 |
①-1 代表的症候を来す疾患を列挙する。 ①-2 Semantic qualifierを適切に用いる。 ①-3 根拠を示しながら鑑別疾患をする。 ①-4 臨床推論過程を診療録に記載する。 ①-5 適切な病態把握と診断をする。 ①-6 望ましい初期治療を立案する。 ①-7 治療方針を診療チームで共有し、実践する。 |
| ②エビデンスに基づいた標準的な診療方針を実施する。 |
②-1 積極的にエビデンスを検索する。 ②-2 診療ガイドラインを検索する。 ②-3 医学的に適切な診療を実施する。 |
| ③患者情報を収集し、最新の医学的知見に基づいて、患者の意向や、生活の質に配慮した臨床決断(clinical decision making)を行う。 |
③-1 患者の病状を正しく把握する。 ③-2 他職種からの情報も含めて、患者の意向や背景(家庭環境や経済状況など)を把握する。 ③-3 これらの文脈に応じた、最善の診療方針を立案する。 |
| ④保健・医療・福祉の各側面に配慮した診療計画を立案し、実行する。 |
④-1 患者の健康増進上の問題点を把握する(好ましくない生活習慣など)。 ④-2 関係部門と連携しながら患者の健康増進のための指導を行う。 ④-3 患者の福祉サービスに対するニーズを把握する。 ④-4 関係部門と協力しながら、福祉サービスを診療計画に反映させる。 |
| *)ここでは全診療分野に共通した項目を挙げた。具体的な到達目標は診療科によって異なるため、各診療科の項に別途記載する。 |
| 3.診療技能と患者ケア*) | 臨床技能を磨き、患者の苦痛や不安、考え・意向に配慮した標準的な診療を行う。 |
|---|---|
| 修得すべき資質・能力 | 資質・能力が備わったことを確認できる、代表的行動 |
| ①患者の健康状態に関する情報を、心理・社会的側面を含めて、効果的かつ安全に収集する。 |
①-1 適切な医療面接を行い患者情報を収集する。 ①-2 他職種の収集した情報を確認する。 |
| ②基本的な診察法を身に着け、臨床現場で安全に行う。 |
②-1 成人、小児・新生児、妊婦・褥婦の標準的な身体診察を実施し、所見を把握する。 ②-2 患者の心理に配慮した診察をする。 ②-3 医療安全マニュアルに沿った診察をする。 ②-4 感染対策マニュアルに沿った診察をする。 |
| ③基本的な手技の修得に勤め、臨床現場で安全に行う。 |
③-1 シミュレーター研修など、基本的診療手技を学ぶ機会に積極的に参加する。 ③-2 患者に手技を実践する機会を積極的に利用する。 ③-3 自分の限界をわきまえ、必要に応じて指導医の援助や観察を依頼する。 ③-4 医療安全マニュアルに沿った手技をする。 ③-5 感染対策マニュアルに沿った手技をする。 |
| ④患者の状態に合わせた、最適な治療を安全に実施する。 |
④-1 患者の緊急度・重症度を把握する。 ④-2 診療に際して確認すべき事項(感染症など)を把握する。 ④-3 これらをふまえて、患者に最適な治療を選択、実施する。 |
| ⑤診療内容とその根拠に関する医療記録や文書を、適切かつ遅滞なく作成する。 |
⑤-1 データベース、問題リスト、初期計画を診療録に迅速に記載する。 ⑤-2 経過記録(プログレスノート)を臨床録に迅速に記載する。 ⑤-3 患者との面談内容を診療録に明確に記録する。 ⑤-4 診療方針の根拠を診療録に明確に記録する。 |
| *)ここでは全診療分野に共通した項目を挙げた。具体的な到達目標は診療科によって異なるため、各診療科の項に別途記載する。 |
| 4.コミュニケーション能力 | 患者の心理・社会的背景を踏まえて、患者や家族と診療の基盤となる良好な関係を築く。 |
|---|---|
| 修得すべき資質・能力 | 資質・能力が備わったことを確認できる、代表的行動 |
| ①適切な言葉遣い、礼儀正しい態度、身だしなみで患者や家族に接する。 |
①-1 清潔な身だしなみをする。 ①-2 挨拶や自己紹介をする。 ①-3 患者や家族が話しやすい環境を設定する。 ①-4 礼節を守った言葉遣いをする。 |
| ②患者や家族のニーズを身体・心理・社会的側面から把握する。 |
②-1 生物心理社会モデルを用いて、患者の身体的・心理的・社会的問題を列挙する。 ②-2 メディカルスタッフから広く情報を得る。 |
| ③患者や家族のニーズをふまえて、収集した情報を整理し、分かりやすい言葉で説明して、患者の主体的な意志決定を支援する。 |
③-1 問題解決の選択肢を、利点・欠点も含めて提示する。 ③-2 質問に的確に答える。 ③-3 難解な医学用語を避け、患者や家族が理解しやすいように努める。 ③-4 患者の意思決定を尊重し、支援する姿勢を態度で示す。 |
| 5.チーム医療の実践 | すべての医療はチームで行われることを理解し、診療において患者や家族に関わる全ての職種のスタッフの役割を理解し、連携して問題を解決できる。 |
|---|---|
| 修得すべき資質・能力 | 資質・能力が備わったことを確認できる、代表的行動 |
| ①医療を提供する組織やチームの目的、組織や部門の役割、および、チームの各構成員の役割を理解し、必要に応じてチームメンバーを組織できる。 |
①-1 問題解決に適した部門や職種を選び、コンサルテーションや協力をする。 ①-2 問題解決のためのチームを組織する。 |
| ②チームの各構成員と情報を共有し、連携を図る。 |
②-1 他職種が理解しやすい説明に努める。 ②-2 診療録に情報共有過程を記録する。 ②-3 連携に必要な書類を迅速、適切に作成する。 |
| ③状況に応じてリーダーシップとフォロワーシップを発揮できる。 |
③-1 多職種が集まる場で積極的に発言する。 ③-2 他職種からの相談に対して、支援のための提案をする。 ③-3 他職種からの提案を積極的に受け入れる。 |
| ④お互いの尊重に基づいて、医療を行う。 |
④-1 相手の業務状況に配慮した相談をする。 ④-2 全職種のスタッフを専門職として尊敬し、言葉や態度でそれらを示す。 ④-3 診療スタッフの意見に真摯に耳を傾ける。 |
| 6.医療の質と安全の管理 | 患者にとって最良かつ安全な医療を提供し、そのことを患者が理解・納得・安心できるよう行動して、医療従事者の安全性にも配慮する。 |
|---|---|
| 修得すべき資質・能力 | 資質・能力が備わったことを確認できる、代表的行動 |
| ①科学的根拠もしくは標準的医療に拠った医療の提供と患者安全を最優先する。 |
①-1 科学的根拠に基づく医療や標準的医療について習慣的に検索する。 ①-2 検索内容に批判的吟味(critical thinking)を加え、適用の是非を判断する。 ①-3 エビデンスを重視した医療を心掛ける。 ①-4 常に患者安全を最優先する。 |
| ②チーム全体で情報と分析、意思決定を共有し、患者安全に関わる疑問点は遅滞なく解決する。 |
②-1 コミュニケーションツール(SBARなど)を効果的に用いて報告・連絡・相談をする。 ②-2 カンファレンスに参加して診療方針を共有する。 ②-3 患者安全上の問題を、安全対策チームと迅速に協議する。 |
| ③医療事故予防のための組織的取り組みに積極的に参加するとともに、ミスを責めず、ミスから学ぶ職場文化の形成に寄与する。 |
③-1 医療安全講習会に積極的に参加する。 ③-2 医療安全ニュースに習慣的に目を通す。 ③-3 常に医療安全マニュアルに即した行動をする(本人確認やタイムアウトなど)。 ③-4 疑義照会に迅速に対応する。 ③-5 インシデントレポートを迅速に提出する。 ③-6 他者のミスを責めず、ミスから学ぶ姿勢を示す。 |
| ④医療事故発生時に迅速に初期対応を行い、誠実に事後の対応を行う。 |
④-1 医療安全マニュアルに沿った初期対応や、報告・連絡・相談をする。 ④-2 院内救急コール(ドクターハリー、METコールなど)を活用する。 |
| ⑤医療従事者の健康管理(予防接種や針刺し事故への対応を含む。)をその目的を含めて理解し、自らとチームの健康管理に努める。 |
⑤-1 感染対策講習会に積極的に参加する。 ⑤-2 感染対策マニュアルに沿った診療を率先して行う(標準予防策や手洗いの励行など)。 ⑤-3 感染暴露時の対応を理解し、感染対策マニュアルに即した対応をする(針刺し事故など)。 |
| ⑥患者が安心・納得して医療を受けられるよう、チームとしての安全管理に対する取組みについて解りやすい説明に努める。 | ⑥ 自施設の患者安全の取り組みについて、機会を捉えて患者に伝えるよう努める。 |
| 7.社会における医療の実践 | 医療の持つ社会的側面の重要性を踏まえ、各種医療制度・システムを理解し、地域社会と国際社会に貢献する。 |
|---|---|
| 修得すべき資質・能力 | 資質・能力が備わったことを確認できる、代表的行動 |
| ①保健医療に関する法規・制度の目的と仕組みを理解する。 |
①-1 医師法・医療法をはじめ、医療に関する法令を遵守する。 ①-2 法の定める書類(死亡診断書、介護保険意見書など)を記載する。 |
| ②医療費の患者負担に配慮しつつ、健康保険、公費負担医療を適切に活用する。 |
②-1 保険診療制度を理解し、健康保険法施行規則に沿った診療をする。 ②-2 医療費の公費負担制度を理解し、活用する。 ②-3 介護保険制度を理解し、活用する。 ②-4 医療費や介護保険料の適正な配分に配慮した診療を行う。 |
| ③地域の健康問題やニーズを把握し、必要な対策を提案する。 |
③-1 疾病の背後に潜む社会問題(高齢化、独居、低収入など)を認識する。 ③-2 地域特性に根差した健康問題(雪国・へき地・過疎地など)の存在を認識する。 ③-3 問題解決にむけて、関係機関と協力する。 |
| ④予防医療・保健・健康増進に努める。 |
④-1 検診活動に参画し、受診者に指導をする。 ④-2 地域保健活動(成人病対策、ロコモティブシンドローム予防、感染症予防など)に参画する。 |
| ⑤地域包括ケアシステムを理解し、その推進に貢献する。 |
⑤-1 かかりつけ医療機関との間で診療の役割分担と連携を進める。 ⑤-2 在宅療養担当者や施設等との連携を進める。 ⑤-3 診療情報提供書を作成する。 |
| ⑥災害や感染症パンデミックなどの非日常的な医療需要に備える。 |
⑥-1 災害医療現場での活動や、シミュレーション研修に参画する。 ⑥-2 感染症パンデミックに備えて、感染対策マニュアルに即した研修に参画する。 |
| ⑦国籍の異なる患者に初期対応ができる。 |
⑦-1 国籍・宗教・生活習慣の違いなどを念頭に置いた対応をする。 ⑦-2 翻訳ツール利用など、可能な限り円滑なコミュニケーションに努める。 ⑦-3 外国人支援のための関係施設と連携する。 |
| 8.科学的探究 | 医学及び医療における科学的アプローチを理解し、学術活動を通じて、医学及び医療の発展に寄与する。 |
|---|---|
| 修得すべき資質・能力 | 資質・能力が備わったことを確認できる、代表的行動 |
| ①医療上の問題点から研究課題を抽出する。 |
①-1 日常診療上の疑問点を把握する。 ①-2 疑問点を研修課題に変換する。 |
| ②科学的研究方法を理解し、活用する。 |
②-1 科学的研究方法を理解する。 ②-2 研究倫理に沿って簡単な臨床試験をデザインし、実施する。 ②-3 基本的な統計解析を行う。 |
| ③研究成果や診療上得られた知見を発表する。 |
③-1 研究成果を学会や論文で発表する。 ③-2 学会や論文に症例報告を発表する。 |
| ④臨床研究や治験の意義を理解し、協力する。 |
④-1 研究倫理に沿って、臨床研究に協力する。 ④-2 研究倫理に沿って、臨床治験に協力する。 |
| 9.生涯にわたって共に学ぶ姿勢 | 医療の質の向上のために常に省察し、他の医師・医療者と共に研鑽しながら、後進の育成にも携わり、生涯にわたって自律的に学び続ける。 |
|---|---|
| 修得すべき資質・能力 | 資質・能力が備わったことを確認できる、代表的行動 |
| ①急速に変化・発展する医学知識・技術の吸収に努め、常に自身をアップデートする。 |
①-1 学会などの学術活動に積極的に参加する。 ①-2 文献検索ツールを積極的に活用する。 ①-3 常に最新の知識にアップデートする。 |
| ② 同僚、後輩、医師以外の医療職と互いに教え、学びあう。 |
②-1 同僚との学習機会を準備し、積極的に参加する。 ②-2 指導医からの学習機会を準備し、積極的に参加する。 ②-3 身近なロールモデルとして、医学部学生の実習に参画する。 ②-4 他職種との学習機会を企画し、積極的に参加する。 |
| ③ 国内外の政策や医学及び医療の最新動向(薬剤耐性菌やゲノム医療等を含む)を把握する。 |
③-1 医学や医療の最新の動向に関心を持つ。 ③-2 文献などを通じて、情報を収集する。 ③-3 学んだ内容をもとに、期待できる点や問題点、自分の意見を述べる。 |
コンサルテーションや医療連携が可能な状況下で、以下の各領域において、単独で診療ができる。
| 1.一般外来診療 | 頻度の高い症候・病態について、適切な臨床推論プロセスを経て診断・治療を行い、主な慢性疾患については継続診療ができる。 |
|---|---|
| 習得すべきコンピテンシー | コンピテンシーが備わったことを確認できる、代表的行動 |
| ①ほぼ単独で、頻度の高い症候・病態について、適切な臨床推論プロセスを用いて診断・治療を行う。 |
①-1 初診患者の予診を行う。 ①-2 必要に応じてコンサルテーションをする。 |
| ②代表的な慢性疾患について、ほぼ単独で継続診療を行う。 |
②-1 慢性疾患患者の経過観察の診療を行う。 ②-2 必要に応じてコンサルテーションをする。 |
| 2.病棟診療 | 急性期の患者を含む入院患者について、入院診療計画を作成し、患者の一般的・全身的な診療とケア を行い、地域連携に配慮した退院調整ができる。 |
|---|---|
| 習得すべきコンピテンシー | コンピテンシーが備わったことを確認できる、代表的行動 |
| ①急性期の患者を含む入院患者について、ほぼ単独で入院診療計画を作成する。 |
①-1 入院患者の担当医となる。 ①-2 入院診療計画を立案,実践し、診療録に記載し、患者や家族に説明する。 ①-3 必要に応じてコンサルテーションをする。 |
| ②ほぼ単独で患者の一般的・全身的な診療とケア を行う。 |
②-1 入院時の問題点の経過観察を行う。 ②-2 入院中に生じた種々の問題について、診療方針を立案する。 ②-3 必要に応じてコンサルテーションをする。 |
| ③ほぼ単独で、地域連携に配慮した退院調整ができる。 |
③-1 関連部門と連絡しながら、退院・転院先の調整をする。 ③-2 退院・転院に必要な書類を記載する。 |
| 3.初期救急対応 | 緊急性の高い病態を有する患者の状態や緊急度を速やかに把握・診断し、必要時には応急処置や院内外の専門部門と連携ができる。 |
|---|---|
| 習得すべきコンピテンシー | コンピテンシーが備わったことを確認できる、代表的行動 |
| ①緊急性の高い病態を有する患者の状態や緊急度を、ほぼ単独で速やかに把握・診断する。 |
①-1 救急患者のトリアージをする。 ①-2 バイタルサインの評価をする。 ①-3 的を絞った問診や診察を要領よく行う。 ①-4 緊急性の判断をする。 ①-5 必要な検査をオーダーする。 |
| ②救命のための応急処置を、指導医のいない状況でも開始する。 |
②-1 必要に応じてBLSやACLSを実施する。 ②-2 気道確保、酸素投与、血管確保、モニタリングなどの応急処置を行う。 ②-3 基本的な救急薬剤を投与する。 |
| ③院内外の専門部門と迅速な連携ができる。 |
③-1 救急隊からの情報収集、救急隊への情報提供をする。 ③-2 院内救急コール(5999コール)を活用する。 ③-3 必要に応じて専門診療科に迅速なコンサルテーションをする。 |
| 4.地域医療 | 地域医療の特性及び地域包括ケアの概念と枠組みを理解し、医療・介護・保健 ・福祉に関わる種々の施設や組織と連携できる。 |
|---|---|
| 習得すべきコンピテンシー | コンピテンシーが備わったことを確認できる、代表的行動 |
| ①地域医療の特性を理解する。 |
①-1 高齢化が医療に及ぼす影響を理解する。 ①-2 過疎地における医療の特徴を理解する。 ①-3 地域医療の背景としての、地域住民の生活様式を理解する。 |
| ②地域包括ケアの概念と枠組みを理解する。 |
②-1 地域における医療機能の分担の必要性を理解する。 ②-2 保険・医療・福祉を包括した地域の在り方を考察する。 |
| ③地域の特性や地域包括ケアの概念を踏まえた医療に参画する。 |
③-1 診療所など、地域の最前線施設での診療に参画する。 ③-2 訪問診療に参画する。 ③-3 介護老人保健施設など、高齢者向け施設での診療に参画する。 |
| ④医療・介護・保健 ・福祉に関わる種々の施設や組織と連携できる。 |
④-1 退院前カンファレンスなど、関係者が情報共有する場に出席する。 ④-2 地域医療を支えるさまざまな職種を理解し、活用する。 ④-3 地域の健康づくり活動に参画する。 |
別掲の臨床研修の到達目標を達成するための方略として、以下のことがらを定める。
これらの方略を実践し、その過程で繰りかえし形成的評価を受けてゆくことで、研修医はおのずからその目標達成に向けて成長してゆくことが可能になる(評価の詳細については、別に示す)。
これらは令和7年10月21日付の「医師法第16条の2第1項に規定する臨床研修に関する省令の施行について 別添」に準拠するものであり、基本的にはどのプログラムでも同様の内容であるが、本プログラムでは、研修に関わるスタッフが総力を挙げて、その実施を支援するものである。
研修期間は原則として2年間以上とする。本プログラムでは臨床研修協力施設と協同して臨床研修が行われるが、原則として1年以上は基幹型臨床研修病院である上越総合病院で研修を行う。なお、地域医療等における研修期間を、12週を上限として、基幹型臨床研修病院で研修を行ったものとみなすことができる。
ある診療科をブロック研修しながら、同時に他の分野の研修を特定の期間、一定の頻度によって行うものを並行研修と呼ぶ。例えばどの診療科をローテートしていても毎週月曜は救急に充てる、そのときローテートしている診療科に関わらず、毎週火曜の午前中は一般外来研修を行う、といった場合である。
このように、並行研修が可能なのは、救急と一般外来診療である。本プログラムではいずれも原則としてブロック研修を行うこととしているが、並行研修も可能である。ただしその場合、以下のルールが適用される。
12週間の必修期間のうち、最低4週間はブロック研修を行わなければならない。そのうえで残りの8週間を並行研修で行うことができる。
この場合、午前、午後の終日を救急研修に充てた場合1日の研修、午前中だけ、もしくは午後だけの場合は0.5日と換算される。
また、当該並行研修と同時にブロック研修を行っている診療科の研修への影響を最小限にするため、原則として並行研修は週1日までとする。
たとえば救急並行研修を8週間分行うとした場合、8週間×5日(1週間の勤務を月-金の5日とする)=40日 の研修が必要であり、週1日であれば、40週間並行研修が行われなければならない。
なお、救急の並行研修を行う場合、その日数は同時にローテート研修している必修診療科の研修期間に含めることはできない(ダブルカウントできない)。そのため、当該必修診療科の研修日数を別途確保する必要がある。例えば内科のローテート中に週1日、24週救急の並行研修を行った場合、24日分内科研修の日数を別に確保しなければならない。
なお、気管挿管を含む気道管理及び呼吸管理、急性期の輸液・輸血療法、並びに血行動態管理法についての研修を含むことを条件に、麻酔科における研修期間を、4週を上限として、救急の研修期間とすることができる。
一般外来研修は4週間が必修である。ブロック研修で1日午前・午後すべてを一般外来に充てた場合、4週間×5日(1週間の勤務を月-金の5日とする)=20日分の研修が必要である。午前中のみ、あるいは午後のみの外来を1単位(1コマ)とすれば、20日×2=40単位の研修が必要なことになる。
当該並行研修と同時にブロック研修を行っている診療科の研修への影響を最小限にするため、原則として並行研修は週1日までとする。
20日分、すなわち40単位の研修を、週1回午前のみの並行研修で行うとすると、40単位÷1=40日、40日÷1(日/週)=40週必要である。
一般外来研修の並行研修の日数を、同時にローテート研修している必修診療科の研修期間に含めることができる(ダブルカウントできる)のは、以下の場合のみである。
これ以外はダブルカウントができないので、同時にブロック研修している診療科が必修分野である場合は、並行研修した一般外来研修の分の日数を別途確保する必要がある。例えば小児科のローテート中に週1単位(週1日午前のみ)、4週間の一般内科外来の並行研修を行った場合、0.5日/週×4週=2日分、小児科研修の日数を別に確保しなければならない。
一方で、小児科のローテート中に週1単位(週1日午前のみ)、4週間の一般小児科外来の並行研修を行った場合は、ダブルカウントが可能なので、この必要はない。同様に、内科のブロック研修中に週1単位(週1日午前のみ)の一般外来研修を行った場合もダブルカウントが不要である。ただし24週間これを行っても24単位にすぎず、別途16単位の一般外来の機会を確保する必要がある。週2単位(たとえば週2日午前のみ)の一般外来研修に増やせば24週×2日/週×1単位/日=48単位の研修が可能となるが、おそらく同時にブロック研修している内科各分野の研修に影響が出てくる懸念が生じる。
一般外来研修として想定されているのは、症候・病態について適切な臨床推論プロセスを経て解決に導き、頻度の高い慢性疾患の継続診療を行うために、特定の症候や疾病に偏ることなく、原則として初期患者の診療及び慢性疾患患者の継続診療を含む研修を行うものであり、総合診療、一般内科、一般外科、小児科、地域医療等における研修がその場に該当する。特定の症候や疾病のみを診察する専門外来や、慢性疾患患者の継続診療を行わない救急外来、予防接種や健診・検診などの特定の診療のみを目的とした外来は含まれない。
このように考えると、本プログラムでは総合診療科6週間を独自に必修とし、週5日毎日午前に一般外来研修を行うことを基本としている。これで6週間×1単位/日×5日/週=30単位の外来研修の機会がある。不足分は地域医療で補うことを想定している。総合診療科は省令で定める必修診療科ではないので、研修日数に関する問題は生じない。地域医療研修は省令で定める必修診療科であるが、その研修内容における一般外来診療の役割が大きいため、並行研修は週1回という原則に縛られない。在宅医療、慢性期・回復期病棟研修、地域包括ケアなどの研修機会が確保されれば、1週間に複数回の外来診療も可能である。
外来又は病棟において、下記の症候を呈する患者について、病歴、身体所見、簡単な検査所見に基づく臨床推論と、病態を考慮した初期対応を行う。
ショック、体重減少・るい痩、発疹、黄疸、発熱、もの忘れ、頭痛、めまい、意識障害・失神、けいれん発作、視力障害、胸痛、心停止、呼吸困難、吐血・喀血、下血・血便、嘔気・嘔吐、腹痛、便通異常(下痢・便秘)、熱傷・外傷、腰・背部痛、関節痛、運動麻痺・筋力低下、排尿障害(尿失禁・排尿困難)、興奮・せん妄、抑うつ、成長・発達の障害、妊娠・出産、終末期の症候(29症候)
外来又は病棟において、下記の疾病・病態を有する患者の診療にあたる。
脳血管障害、認知症、急性冠症候群、心不全、大動脈瘤、高血圧、肺癌、肺炎、急性上気道炎、気管支喘息、慢性閉塞性肺疾患(COPD)、急性胃腸炎、胃癌、消化性潰瘍、肝炎・肝硬変、胆石症、大腸癌、腎盂腎炎、尿路結石、腎不全、高エネルギー外傷・骨折、糖尿病、脂質異常症、うつ病、統合失調症、依存症(ニコチン・アルコール・薬物・病的賭博)(26疾病・病態)
※経験すべき症候及び経験すべき疾病・病態の研修を行ったことの確認は、日常業務において作成する病歴要約に基づくこととし、病歴、身体所見、検査所見、アセスメント、プラン(診断、治療、教育)、考察等を含むこと。
「医師法第16条の2第1項に規定する臨床研修に関する省令の施行について」(平成15年6月12日、一部改正令和7年10月21日)に基づいて、本プログラムにおける評価について以下のように定める。
研修期間中の評価は、形成的評価により行うことが重要であり、研修医ごとの研修内容を改善することを主な目的とすること。
具体的には、分野ごとの研修終了の際に、指導医や指導者(医師以外の医療職の代表。看護師を含むことが望ましい)が、研修医評価票Ⅰ、Ⅱ、Ⅲ(様式18-20、別掲)と、必要に応じて当院独自の評価票を用いて、到達目標の達成度を評価し、これら評価票は研修管理委員会で保管する。
上記評価の結果や、PG-EPOCなどの評価システムの記載に基づいて、臨床研修プログラム委員会は研修医の目標達成状況や履修状況を確認し、形成的評価のための合議を行う。この際議事録を残し、研修管理委員会で保管する。
上記の議事録の内容をふまえて、少なくとも年2回、プログラム責任者・研修管理委員会委員が、研修医に対して形成的評価(フィードバック)を行う。フィードバックした内容については、記録を作成し、研修管理委員会に保管する。
これらの過程で行われた価値判断や評価票、議事録、記録などは、臨床研修管理委員会などの機会に定期的に、あるいは随時、研修医や指導医、指導者間で共有され、研修医が修了基準に不足している部分を研修できるよう配慮するとともに、効果的な研修につなげるように役立てられる。
研修期間終了時の評価は、総括的評価により行い、研修医ごとの臨床研修修了の判断を行うことをその目的とすること。
研修医の研修期間の終了に際し、プログラム責任者は、研修管理委員会に対して研修医ごとの臨床研修の目標の達成状況を、研修医評価票Ⅰ、Ⅱ、Ⅲを勘案して作成される 臨床研修の目標の達成度判定票(様式21、別掲)を用いて報告し、その報告に基づき、研修管理委員会は研修の修了判定の可否についての評価を行うこと。
評価は、研修実施期間の評価、臨床研修の目標等の達成度の評価及び臨床医としての適性の評価のそれぞれについて行い、すべての基準が満たされたときに修了と認めるものであること。
なお、最終的な認定に当たっては、相対評価ではなく、絶対評価を用いるものであること。
臨床研修においては、研修医に対する評価のみではなく、研修の質を高め、プログラムの改善に向けた評価が行われなければならない。
具体的には、指導医・上級医の資質の向上に資するために、分野ごとの研修終了の際に、研修医と指導者による、指導医の指導状況についての評価を行う。
さらに、指導者の資質の向上に資するために、分野ごとの研修修了の際に、研修医と指導医・上級医による、指導者の指導状況についての評価を行う。
また、各診療科のプログラムの改善に資するために、分野ごとの研修終了の際に、研修医による振り返り評価を行う。さらに、研修プログラム全般の質の向上にむけて、少なくとも年1回、研修医による研修プログラム・研修施設に対する評価を行う。
これらの評価結果は、プログラム責任者によって当該者にフィードバックされるとともに、臨床研修管理委員会に報告され、研修プログラムや研修体制の改善に活用される。
各科の研修プログラム詳細は、下記からダウンロードできます。

初期臨床研修は、多くのCommon diseaseを経験し、将来どの診療科の専門医となっても必要な医師としての土台を築くための二年間です。一例一例の経験を大切にして研修することで、プライマリケアの基本的な診療能力(知識・技能・態度)を身につけることが目標です。
上越総合病院のアットホームな雰囲気の中で、皆さまの心身の健康に配慮し、他職種が病院全体で協力サポートしてくれます。
初期臨床研修を通じて、研修医だけでなく指導医や上級医も学び続けることができ、上越総合病院の発展に結びついていくと思います。

当院を会場に各種OFF THE JOB トレーニングコースを開催しています。
CPVSコース


外傷コース